GENÇ KADINLARIN KORKULU RÜYASI LUPUS:
Lupus, geniş bir hastalık grubunu tanımlamak için kullanılan bir terimdir. Kelime anlamı Kurt, anlamında olup aynı zamanda kurt ısırığı sonucu oluşmuş yara anlamında kullanılmaktadır. Lupus tek bir hastalık olmayıp, başlıca altı başlıkta sınıflandırılır:
1.Sistemik Lupus Eritematozus (SLE):Lupus olgularının %70’ini oluşturur. Burada işleyeceğimiz ana konu olduğundan aşağıda geniş olarak anlatılacaktır.
2.Kronik Kutaneöz Lupus Eritematozus (Diskoid LE, DLE): Lupus olgularının %10 kadarını oluşturan deriye kısıtlı formu. Sıklıkla yüz de saçlı deride ve daha az olarak kollarda gövdede, sınırları belirgin plaklar şeklinde lezyonlardır. İyileşince yanığa benzer iz bırakabilirler. Güneş ışığı ile ilgili lezyonlar değildir. Saçlı deri de yerleşenler, saç kaybına yol açarak bölgesel kellik yaparlar. Zaman içinde %10-20’si SLE’ ye geçiş gösterebildiğinden, takibi gerekli bir hastalıktır
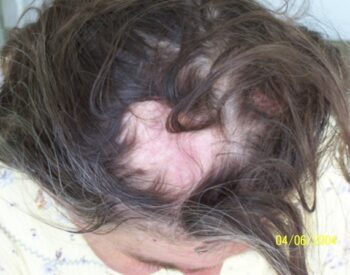
SLE OLGUSUNDA SAÇ DÖKÜLMESİ
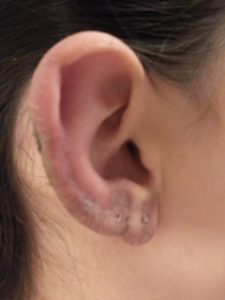
KULAK SAYVANINDA DİSKOİD LUPUS LEZYONU
3.Subakut Kutaneöz Lupus Eritematozus: Bu form da deri kısıtlı ancak zaman içinde % 30-50 oranında SLE’ ye dönüşüm gösterir. Burada vücudun birçok yerinde deride kızarıklıklar, sedefe benzer lezyonlar olur.
4.İlaç İlişkili Lupus: Hidralazin ve Prokainamid, izoniazid (INH) ve Alfa-Metil Dopa gibi ilaçlar başta olmak üzere, birçok ilaç ve kimyasal maddeye bağlı olarak gelişen, ve sıklıkla ilgili ilacın kesilmesi ile yada kısa süreli tedavilerle düzelen, ciddi sistemik organ tutulumu pek yapmayan bir tablodur.
5.Neonatal Lupus (Yenidoğan Lupusu): SLE’si olan gebe hastanın bebeğinde doğumdan itibaren gelişen ve genelde ilk 6-8 ay içinde düzelen bir tablodur.
6.Overlap (Çakışma) Sendromları ise tüm olguların %5 kadarını oluşturan ve diğer başka bir hastalıkla beraber lupus bulguları olması durumudur.
SİSTEMİK LUPUS ERİTEMATOZUS: SLE: KELEBEK HASTALIĞI
SLE NEDİR?
SLE, öncelikle 15-45 yaş arasındaki kadınlarında görülen, ana özellikleri burun sırtından yanaklarına doğru uzayan, güneşe maruz kalmakla artan, kızarıklık; eklemlerde ağrı şişme; ateş, kilo kaybı; böbrek tutulumu; akciğer beyin kalp; kemik iliği gibi birçok organı etkileyebilen önemli bir hastalıktır. Oluş mekanizması bağışıklık sisteminin, kendi vücudumuza ait dokuları tanımada sorunlar yaşaması ve kendi dokularımıza karşı savaş vermesidir. Bağışıklık sisteminin kendi dokularına zarar vermesi sürecine otoimmünite; bu sebeple oluşan hastalıklara da otoimmün hastalıklar denir. SLE otoimmün hastalıkların en tipik örneklerinden biridir. Diğer otoimmün hastalıkların bazıları: Hashimoto tiroiditi, Romatoid Artrit, Sjögren Sendromu, Tip1 Diabetes Mellitus, Vitiligo…
Daha az olarak çocuklarda, yaşlılarda ve erkeklerde de SLE görülebilmektedir.
SLE NEDENLERİ NELERDİR?
SLE’ nin gerçek sebebi bilinmemektedir. Ancak, eldeki veriler değerlendirildiğinde genetik; enfeksiyonlar; hormonlar; Ultraviyole ışınları; bazı kimyasal maddeler ile ilişkili olduğu düşünülmektedir. Bu faktörlerin etkisiyle, bağışıklık sistemi normal dışı işlevlerde bulunarak kendi dokularına karşı savaş vermeye başlamaktadır. Bu duruma otoimmünite denmektedir.
Genetik: Normal Sağlıklı popülasyonda SLE gelişme olasılığı % 0.18 iken SLE’li bir kişinin sağlıklı birinci derece akrabasında SLE gelişme olasılığı: %1.7-%12 yani, onlarca kat daha fazladır. Ayrıca SLE’ li bir annenin kız çocuğunda % 10 olasılıkla SLE gelişir. Ek olarak SLE’li annenin çocuklarının %25 kadarında çeşitli otoimmün hastalıklar (Hashimtoto tiroiditi, Vitiligo, Romatoid artrit….) gelişir. İkiz çalışmalarında görülmüştür ki tek yumurta (Monozigot) ikizlerden birinde SLE varsa diğerinde de %50 olasılıkla SLE gelişir. Çift yumurta ikizlerinde bu olasılık %5 dir. Bu sonuçlar göstermiştir ki SLE gelişiminde genetik faktörler çok önemli, ancak yeterli değil.
Hormonlar: SLE öncelikle doğurganlık çağındaki kadınların hastalığıdır. Erkeklere göre, kadınlarda 9-10 kat daha sıktır. 15 yaşından önce de gelişebilirse de nadirdir. Ayrıca menopozdan sonra da SLE gelişme olasılığı azalır. Öte yandan SLE gebelik seyrinde sıklıkla alevlenir. Yine doğum kontrol hapı gibi hormonlar SLE ye benzer tabloya yol açabilirler. Bunlar ve daha birçok veri, SLE gelişiminde hormonsal faktörlerin önemli olduğunu göstermektedir.
Enfeksiyonlar: Birçok enfeksiyonlar, özellikle virüsler, SLE hastalığını alevlendirebilmektedir. Ancak herhangi bir ajanın bu hastalığa kesin olarak yol açtığı gösterilebilmiş değildir.
İlaçlar-Kimyasal Maddeler: Bugün için bilinen yüzün üstünde ilaç ve kimyasal madde, SLE’ deki temel laboratuar bulgusu olan Anti-Nükleer Antikor (ANA) testinde pozitifliğe ve hatta SLE’ ye benzer tabloya yol açmaktadır. Gelişen lupus benzeri tabloya ilaç ilişkili lupus denmektedir. Bu tablo sıklıkla ilgili ilaç kesilince ya da kısa süreli tedavi ile düzelir.
Diğer: Ağır psikojenik travmalar SLE’nin alevlenmesine yol açabilir.
Sonuç olarak SLE genetik olarak yatkın bireylerde, bazı çevresel faktörlerin tetiklemesi ile oluşan bir otoimmün hastalıktır.
SLE HASTALIĞI KAÇ YAŞLARINDA ORTAYA ÇIKAR?
Bu hastalık en yaygın olarak 15-45 yaş arasındaki, yani doğurganlık çağındaki kadınlar arasında görülür. Ancak %15 kadar olgu 50 yaşından sonra-%15 kadarı da 15 yaşından önce saptanır. Kısaca her yaşta görülebilir.
SLE BELİRTİLERİ NELERDİR, HANGİ ŞİKÂYETLER KELEBEK HASTALIĞI OLDUĞUNU DÜŞÜNDÜRMELİ?
SLE, birden çok sistemi etkileyen bir hastalıktır. Açıklanamayan ateş, kilo kaybı gibi bünyesel belirtiler; Deri-Mukozalarda yaralar; Eklem ağrısı ve şişmesi; Hematolojik (kan ) bulgular; Böbrek Tutulumu; Akciğer tutulumu; Merkezi Sinir Sistemi (MSS) tutulumu ve diğerleri.
Bünyesel Belirtiler: SLE olgularının çoğunda sebebi bilinmeyen ateş, iştahsızlık, kilo kayıplarına rastlanır. Tedavi ile ateşi ve kilo kaybı hızlıca düzelir. Ayrıca araya giren enfeksiyonlarda benzer tabloya yol açabileceğinden, ateşi olan SLE hastası mutlaka hekimine başvurmalıdır.
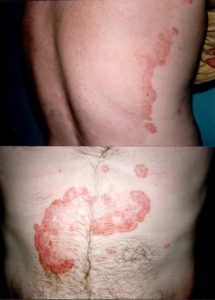
Deri: SLE deri ve mukozalardaki bulguları bakımından zengin bir hastalıktır. Tipik deri bulgusu fotosensitif dermatit olarak adlandırılan güneş ışığına maruz kalmakla ortaya çıkan deri kızarıklığı ve yaralarıdır. Özellikle burun sırtından yanaklara doğru uzanan, sıklıkla güneşe maruziyet sonrası ortaya çıkan, üzerinde sivilce içermeyen ve iyileşince hafif deri koyuluğu dışında iz bırakmayan kızarıklık, malar eritem, SLE için tipiktir. Bu lezyon kelebek kanadını andırdığı için, SLE, Kelebek hastalığı olarak da adlandırılır.
SLE seyrinde ağızda sert damakta yaralar, ağır olgularda damakta delinmeye kadar giden ülserler; burunda yara – kanama; deride hemen her türde değişik yaralar oluşabilir. DLE için tipik olan diskoid lupus, SLE’nin bir parçası olarak da görülebilir. SLE hastalarının güneşe çıkacakları zaman yüksek faktörlü (50 ve üstü) güneş kremleri kullanmaları, şapka takmaları, uzun kollu giyinmeleri, güneş ışınlarına maruziyeti azaltma bakımından önemlidir. SLE olguları güneşten yeterli yararlanmadığı için, D Vitamini eksikliği sık olur, bu nedenle D Vitamini desteği unutulmamalıdır.
Hematolojik (Kan): SLE olgularında kan azlığı (anemi), beyaz kürelerde azalma (lökopeni), pıhtılaşma hücrelerinde azalma (trombositopeni) sıktır. Burada ki anemi sıklıkla uzun vadeli hastalığa bağlı olursa da SLE’ ye bağlı olarak gelişen kısmı hemolitik anemidir ve kısa sürede ciddi kansızlığa yol açabilir. Halsizlik, çabuk yorulma, solukluk gibi yakınmalar kansızlık belirtisi olabilir. Lökopeni hem SLE ye bağlı olarak hem de kullanılan ilaçlara bağlı gelişebilir. Uzun vadede fırsatçı enfeksiyonlara eğilim yaratabilirler. Trombositopeni, kanamalara yol açabilirse de sıklıkla ciddi boyutlara ulaşmaz. Ayrıca trombositopeni saptanan hastalarda, damarlarda pıhtılaşmaya yol açarak flebit, akciğere pıhtı atması; beyin damarlarında pıhtılaşma sonucunda inme-felç; gebelikte erken dönemde düşük-cenin kaybı gibi sorunlara yol açan ANTİFOSFOLİPİD SENDROMU açısından dikkatli olunmalıdır.
Eklem: SLE olgularının çok önemli kısmında eklem ağrısı (artralji) ve yaklaşık yarısında eklem iltihabı (artrit) oluşur. Hastalıklar sıklıkla el parmakları, el bilekleri, ayaklar, dizler gibi eklemlerde ağrı şişme yakınmalar ile başvururlar. Bu eklem şişmeleri, romatoid artritteki iltihaplardan farklı olarak, sıklıkla şekil bozukluğuna (deformite) yol açmazlar. Sıklıkla tedavi ile kolayca düzelirler.
Böbrek: SLE olgularında en önemi bulgulardan biridir. Olguların yaklaşık yarısında saptanır. Nadiren ilk defa akut böbrek yetmezliği yaparsa da sıklıkla idrarda protein kaçağı; idrarda kan hücresi ve diğer bazı tipik özellikleri ile tanınır. Ancak, SLE de böbrek tutulumları birden çok çeşitte olabilir. Her türün tedavisi farklılıklar gösterebilir. O nedenle, SLE böbrek tutulumu olduğu düşünülen olgulara böbrek biyopsisi yapılması gereklidir. Biyopsi bulgularına göre hekiminizin belirleyeceği bazı ilaçların uzun süreli olarak kullanılması gerekebilir. Hastaların çoğu genç kadın olduğu için, bazı ilaçlara bağlı gelişebilecek over (yumurtalıklar) yetersizliği açısından dikkatli olunmalıdır. Bazı hormon destekleri ya da yumurtalık dondurma gibi önlemler alınması gerekebilir.
Akciğerler: Akciğer zarında sıvı toplanması (plörezi) ve daha az olarak kalp zarında sıvı toplanması (perikardit) da SLE olgularında sık saptanır ve nefes darlığı, göğüs kafesi yanlarında nefes almakla artan ağrı; göğüs ön yüzde ağrı (perikardit) şeklinde kendini gösterir. Ayrıca akciğere pıhtı atılması, akciğer yapısında bozulma ile giden tutulum da SLE seyrinde görülebilir. Pulmoner hipertansiyonda SLE olgularında önemli bir problem olarak karşımıza çıkabilir.
Beyin: SLE seyrinde basit baş ağrısından çok ağır felç tablolarına kadar giden geniş bir yelpazede beyin tutulumu saptanabilir. Hastada baş ağrısı, kişilik bozuklukları, depresyon, psikiyatrik hastalık tabloları ve çeşitli düzeylerde geçici ya da kalıcı felç gelişimi olabilir. Görme, işitme gibi duyu bozuklukları saptanabilir. Ayrıca antifosfolipid sendromuna bağlı olarak beyine pıhtı atılması da gelişebilir. Hastaların açıklanmayan baş ağrısı, psikiyatrik bozukluklar, görme işitme bozukluğu gibi durumlarda hekime başvurması gereklidir.
Bu organlar dışında, SLE seyrinde birçok organ ve dokularda tutulumlar olabilir. SLE tanısı konan olguların en küçük farklılığı hekimlerine bildirmelerinde yarar vardır.
SLE TANISI NASIL KONUR?
Öncelikle hastanın detaylı öyküsü ve fizik muayenesi yapılır. Genç bir hanım, açıklanamayan eklem ağrıları, deri de özellikle güneş gören alanlarda kızarıklıklar, ateş, kilo kaybı gibi yakınmaların varlığında hasta tetkik edilmelidir. Genel biyokimyasal testler, idrar testleri, Anti- Nükleer Antikor (ANA), ENA, anti-dsDNA, kompleman düzeyleri, bazı virüslere yönelik araştırmalar, akciğer grafisi gibi birçok tetkik yapılır. Duruma göre ek tahliller, deri lezyonu varsa biyopsi yapılabilir. Ayrıca böbrek tutulumu düşünülen hastalardan böbrek biyopsisi yapılması gerekebilir. Tutulan organlara yönelik ek tetkikler de yapılabilir.
SLE HASTALIĞI TEDAVİ EDİLİR Mİ? VE TEDAVİSİ NASIL YAPILIR
SLE tedavisi, birçok iltihaplı romatizmada olduğu gibi, uzun ve karmaşıktır. Genel olarak: hastaların uzun süreli güneşten kaçınmaları; düzeli bir hayat sürmeleri, enfeksiyonlara karşı önlem almaları- aşılanmaları; düzenli beslenmeleri, kimyasal içerikli gıdalardan uzak durmaları; aşırı stresten kaçınmaları önerilir. Ayrıca düzenli takiplerini aksatmamaları; ilaçlarını hekimine danışmadan kesmemesi; kadın hastaların gebelik planlarını mutlaka hekime danışmaları gereklidir.
Özellikle organ tutulumu olan hastaların yüksek doz ve uzun süreli kortizon kullanması gerekebilir. Kortizon vücudumuzda normalde bulunan ve yokluğu yaşamla bağdaşmayan bir hormondur. Böbreküstü bezlerinden salınır. Karbonhidratlar (Kan şekeri), lipitler (kolesterol), protein metabolizması ve bağışıklık sistemi başta olmak üzere hemen tüm sistemler üzerine etkilidir. Bağışıklık sistemi üzerine etkileri nedeni ile iltihaplı birçok romatizmal hastalığın tedavisinde çeşitli doz ve sürelerde kullanılır.
Halk arasında kortizon kullanmanın kesinlikle zararlı olduğu şeklinde yanlış bir inanç yaygın olarak bulunmaktadır. Elbette her ilaç gibi kortizon da gereksiz yere kullanıldığında zararlı olabilir. Ancak SLE başta olmak üzere öyle hastalıklar vardır ki kortizonu kullanmazsanız hasta, bu hastalıktan dolayı daha fazla zarar görebilir. Örneğin hastanın aktif SLE si var ve böbrek, beyin ya da diğer bir organı tutulmuşsa kortizonu, hem de yüksek dozlarda kullanmazsak hastanın hayatını kaybetmesine kadar giden bir kötü sonuç yaşanabilir. Gerektiğinde, hekimin önerdiği dozda ve sürede kortizon kullanılabilir.
Kortizonlu ilaç kullanırken dikkat edilmesi gereken genel kurallar:
- Doktorunuzun önerilerine uyun;
- Tuzlu yemeyin;
- Yağlı, şekerli ve unlu gıdaları azaltın, proteinden yüksek beslenin;
- Potasyumdan zengin gıdalar tüketin (muz, kaysı, narenciye grubu meyveler..);
- Kalsiyumdan zengin beslenin
- Yürüyüş gibi sporlar yapın,
- Enfeksiyonlardan korunun.
- Hekiminize danışarak Vitamin D ve kalsiyum desteği alabilirisiniz
Diğer Sık kullanılan bir ilacımız da halk arasında kinin, sıtma ilacı olarak bilinen, hidroksiklorokindir. Bu ilacın uzun vadede kalp damar sistemi üzerine de olumlu etkileri olması nedeni ile aksi bir durum olmadıkça her SLE olgusunun almasında yarar vardır. Ancak aralıklı göz muayenesini aksatamamak gereklidir.
SLE tedavisinde özellikle organ tutulumu olan olgularda, siklofosfamit, azatioprin, Mofetil Myclofenoat, gibi birçok klasik ilaçlar yanı sıra moleküler hedeflere yönelik yeni tedavilerde geliştirilmiştir. Klasik tedavilere dirençli –seçilmiş olgularda, antiCD20 veya Belimumab gibi serumlar kullanılabilmektedir. Düzenli takiplerinizi yaptırdığınız sürece hekiminiz sizin için en doğru tedaviyi belirleyecektir.
TEDAVİ EDİLMEYEN SLE HASTALIĞI VÜCUDU NASIL ETKİLER, ÖLÜME NEDEN OLABİLİR Mİ?
SLE’ye bağlı olarak gelişen böbrek, beyin gibi organ tutulumları ve enfeksiyonlar hasta hayatını tehdit edebilirler. Ayrıca kullanılan ilaçlar nedeni ile de hastanın zarar görmesi mümkündür.
DÜNYADA VE TÜRKİYE’DE SLE HASTALIĞININ GÖRÜLME SIKLIĞI NEDİR?
Sıklıkla Amerika Birleşik Devletlerinin elde edilen verilere göre SLE, yüz binlik bir erişkin populasyonunda yılda 3-6 yeni hasta sıklığındadır. Yani her yıl yüzbin kişinin 3 ila 6 kadarı yeni SLE hastalığı geliştirir. Ülkemizde sıklığın biraz daha düşük oranlarda olduğu düşünülmektedir.
SLE HASTALIĞINDAN KORUNMAK MÜMKÜN MÜ, NELER YAPILMALI?
SLE genetik yatkınlık oldukça önemli bir faktördür. Ancak bazı çevresel faktörlerin bu genetik yatkınlığı arttırdığı- tetiklediği bilinmektedir. Ultraviyole ışınları bunlar arasında en iyi bilinenidir. SLE hastalarının güneşe çıkacakları zaman yüksek faktörlü (50 ve üstü) güneş kremleri kullanmaları, şapka takmaları, uzun kollu giyinmeleri, güneş ışınlarına maruziyeti azaltma bakımından önemlidir
Ayrıca sigara içimi de yatkın bireyde hastalığın tetiklenmesine yol açabilir Sigara içimin anti-DNA antikorlarını tetiklediği gösterilmiştir. Ayrıca sigara antimalaryal değimiz bazı ilaçların etkinliğini de azaltabilirler. SLE riski yüksek olan kişilerin sigarayı içmemesi- içiyorsa biran önce bırakması önerilir.
İnfeksiyonlardan korunmak önemli olabilir. Kışın sıkı giyinmek, mevsimine uygun beslenmek, meyve sebze yemek. Yeterli uyku uyumak, düzenli spor yapmak bağışıklık sisteminin düzenli çalışması için önemlidir.
Ayrıca psişik stressler de hastalığın tetiklenmesinde rol alabilir. Stressden uzak yaşam önerilir.
ÇOCUĞUNDA SLE HASTALIĞI OLAN AİLELERE ÖNERİLERİNİZ NELER OLUR?
Bu hastaların öncelikle düzenli hekim takibi ve tedavilerinin aileleri tarafından takibi önerilir. Çocuk hekimin önerileri doğrultusunda davranmaları önemli olacaktır.
SLE HASTASI GEBE KALABİLİR Mİ?
Ancak belirli koşullar yan yana geldiğinde ve hekiminiz izin verirse gebelik mümkün olabilir. SLE hastası hekiminin bilgisi dışında gebelik planı yapmamalıdır.
Lupus ve Gebelik: SLE öncelikle doğurganlık çağındaki kadınların hastalığı olduğundan, bu hastaların gebelikle karşılaşma şansı yüksektir. SLE’li bir olgunun gebeliği yüksek riskli gebelik olarak değerlendirilmeli ve ona göre önlem alınmalıdır. SLE gebelikte alevlenebilir ya da ilk defa gebelikte ortaya çıkabilir. SLE+ gebelik olduğunda bebek ve anne de çeşitli riskler ortaya çıkmaktadır:
Anneye Ait Riskler:
- SLE ve gebelik beraberliği anne için ciddi riskler taşıyabilir. Öncelikle SLE olgularında Gebelikte SLE hastalık alevlenmesi yaşanma olasılığı yüksektir. Özellikle böbrek ve MSS tutulumu olan olgularda bu durum hayat tehdit edici olabilir ve hastanın ölüm tehlikesi ile karşı karşıya kalmasına yol açabilir. Gebelik toksemisi (eklampsi ve preeklampsi ) SLE olgularında daha sık ve daha erken gebelik dönemlerinde görülür. Bu nedenle SLE’ li bir olgunun gebe kalmadan önce mutlaka İç Hastalıkları+Romatoloji Uzmanı olan hekimine ve kadın doğumcusuna danışması gereklidir.
- Flebit, tromboz gibi damar sorunları ve bunların sonucunda akciğere, beyne pıhtı atma olaylarında artış olabilir.
- Yine anne ölüm hızı SLE olguları arasında daha yüksektir (1000 canlı doğumda 3.5 gibi.)
- Ayrıca pnömoni, sepsis gibi enfeksiyonlar SLE gebeliklerinde daha sık saptanmaktadır.
Sonuç olarak SLE hastası hekiminin kontrolünde ve bilgisi dahilinde gebe kalabilir Bu gebelik yüksek riskli olduğundan yakın takibi gereklidir.
Bebek ve SLE: SLE’ li bir olgusunun bebeğini bekleyen tehlikeler:
- Erken doğum, Düşük ve Ölü doğum şansı SLE olgularında daha fazladır. Özellikle antifsofolipid sendromu (APS) denilen bazı özel antikorların hastanın kanında bulunması neticesinde oluşan tablo varsa, düşük ve ölü doğum şansı artmaktadır. Bu nedenle bu hastaların gebelik planlanmadan önce bu antikorların varlığı açısından test edilmesi gereklidir. Özellikle önceden düşük ya da ölü doğum öyküsü olan hastada mutlaka kadın doğumcu ve romatolog birlikte hareket ederek, hastaya kan sulandırıcı tedaviler başlanmalıdır.
- Kalp Blokları: Anne kanında anti-Ro, anti La (ya da anti-SSA , SSB) denilen antikorlar varsa, bebeğin kalbinde blok denilen ritm bozukluğu ve kalp durmasına kadar giden tabloya yol açabilir. Bu nedenle hastaların gebelik öncesinde bu antikorlar açısından test edilmiş olmaları gereklidir. Eğer bu antikorlar varsa 18. Haftadan itibaren Fetal Doppler EKO ile takibi gereklidir. Ayrıca gebelik süresince hidroksiklorokin kullanımı da blok gelişimini engelleyebilmekte. Bu nedenle akis durum olmakdıkça, SLE olgularının gebelik süresinde hidroksiklorokin ilacını kesmemesinde yarar vardır.
- Neonatal Lupus: Yenidoğan bebekte, anne den geçen antikorlar nedeni ile oluşan, asıklıkla gececi ancak bebek için hayat tehdit edici olabilen bir durumdur. Uzmış sarılık, deride kızarıklıklar, karaciğer enzim yükselmeleri saptanabilir. Sıklıkla 6-8 ayda kendiliğinden düzelir.
SLE HASTASI HANGİ DOĞUM KONTROL YÖNTEMİNİ SEÇMELİDİR?
Gebelik ciddi riskler taşıdığından, SLE olgularında doğum kontrolü ciddi önem kazanmaktadır. Doğum kontrol yöntemlerinden takvim metodu gibi doğal yöntemler güvenilir değildir. Bariyer metodu, kullanılabilir ama mekanik problemler (delinme, yırtılma gibi) nedeni ile güvenilir değildir. Rahim içi araçlar; hormonlu ya da bakırlı, aralıklı takipte olmak kaydıyla, güvenle kullanılabilir. Doğum kontrol hapları eskiden çok sakıncalı kabul edilir idi ise de yeni çalışmalarda bazı özel durumlar haricinde kullanılabileceği görülmüştür. Aktif nefrit, Antifosfolipit antikorları pozitif olan ve sigara içenlerde östrojen içeren preparatlardan kaçınılmalıdır. Yine de hekiminze danışmadan bu ilaçları kullanmayınız.
Sonuç olarak:
SLE ağır seyredebilen, vücutta birçok organ ve dokuyu etkileyebilen otoimmün mekanizmalarla oluşan bir hastalıktır. Öncelikle genç bayanların hastalığıdır. Tedavi edilmezse hayatı tehdit edebilir. Mutlaka peryodik-yakın takibi gereklidir. Hastaların en küçük terslik durumunda hekimlerine başvurması ve tedavilerini takiplerini aksatmaması gereklidir. Hekimlerine danışmadan ilaç kesilmemesi, gebe kalınmaması gereklidir.
PROF. DR. MEHMET SOY
İç Hastalıkları ve Romatoloji Uzmanı